سلاحي كشنده به نام غذا!


در درمان دردهای ناشی از ایسکمی مثل سکته قلبی، اثر ترامادول بیشتر از مورفین است ولی مورفین در دردهایی که به علت حرارت ایجاد شده اند، اثر بیشتری نسبت به ترامادول دارد.
همراهی استامینوفن با ترامادول باعث افزایش اثر ضد درد هر دو دارو می شود (مفید برای کاهش دوز ترامادول). ترامادول به علت داشتن اثر مهار بازجذب سروتونین، ممکن است در درمان انزال زودرس مفید باشد.
ترامادول به علت مهارکردن بازجذب نورآدرنالین و سروتونین، در درمان افسردگی بسیار موثر است ولی اعتیاد ایجاد می کند. کدئین به هیچ وجه همراه با ترامادول یا حتی چند ساعت قبل یا بعد از آن نباید مصرف شود. در درمان مسمومیت با ترامادول، نالوکسان موفقیت صد در صد ندارد (به دلیل چسبیدن به گیرنده های ناشناخته علاوه بر گیرنده های اپیوئیدی). از اگزاکاربازین برای درمان اعتیاد به ترامادول می توان استفاده کرد.
یادمان باشد ضدالتهاب های غیر استروئیدی NSAIDs عبارتند از:
دیکلوفناک پتاسیم (کاتافلام)، دیکلوفناک سدیم (ولتارن)، اتودولاک (لودین)، ایندومتاسین (ایندوسین)، کتورولاک (تورادول)، سولینداک (کلینوریل)، تولمتین (تولکتین)، مکلوفنامات، مفنامیک اسید (پونستل)، فنوپروفان (نالفون)، فلوربی پروفن (آنسید)، ایبوپروفن (واریوس)، کتوپروفن (اورودیس)، ناپروکسن (ناپروسین)، اگزاپروزین (دایپرو)، نابومتون (رلافن)، دیفلونیسال (دولوبید)، سالسالات، سله کوکسیب (سلبرکس)، والدکوکسیب (بکسترا)، ملوکسیکام (موبیک)، پیروکسیکام (فیدن).
بیشترین نیمه عمر به ترتیب اگزاپروزین (۵۰ ساعت)، ییروکسیکام (۴۰ ساعت)، ملوکسیکام (۲۰ ساعت)، ناپروکسن (۱۵ ساعت)، سله کوکسیب (۱۱ ساعت) و والدکوکسیب (۱۱ ساعت) دارند. سایر داروها کمتر از مقادیر بالا می باشد مثلا دیکلوفناک ۱تا ۲ ساعت، ایندومتاسین ۴ تا ۵ ساعت، مفنامیک اسید ۲ تا ۴ ساعت، ایبوپروفن ۱.۵ تا ۲.۵ ساعت نیمه عمر دارند.
آل فنتانیل، بوپرنورفین، بوتروفانول، کدئین، فنتانیل، هیدروکودون، هیدرومورفون، لورفانول، مپریدین، متادون، مورفین، نالبوفین، اکسی کودون، اکسی مورفون، پنتازوسین، پروپوکسی فن، رمی فنتانیل، سوفنتانیل می باشد.
بیشترین طول اثر را متادون (بیش از ۸ ساعت) دارد و کمترین طول اثر را رمی فنتانیل (۱۰دقیقه) و فنتانیل (۱ تا ۲ ساعت) دارا می باشند. مپریدین ۲ تا ۴ساعت، پنتازوسین ۳ تا ۴ ساعت، مورفین ۳ تا ۶ ساعت و کدئین ۴ تا ۶ ساعت طول اثر دارند.
سریعترین شروع اثر را فنتانیل (فوری) دارد. شروع اثر مپریدین و مورفین وریدی کمتر از ۵ دقیقه، پنتازوسین ۱۵ تا ۲۰ دقیقه، متادون و کدئین خوراکی ۳۰ تا ۶۰ دقیقه می باشد.
به صورت مقایسه ای کدئین و هیدروکودون کمترین اثر آنالژزیک و سوفنتانیل بیشترین اثر آنالژزیک را دارا می باشند. بقیه تقریبا اثر آنالژزیک برابر دارند.
فنتانیل و هیدروکودون و پروپوکسی فن اثر یبوستی ندارند و بقیه دارای این اثر می باشند که کدئین و مپریدین و پنتازوسین دارای کمترین اثر یبوستی هستند.
VAP یکی از دلایل عفونت در بخش های مراقبت ویژه است. VAP به معنای پنومونی ناشی از ونتیلاتور است. و یک دلیل اصلی مرگ می باشد. در نتیجه باعث افزایش هزینه های مراقبتی بهداشتی می گردد. در تحقیقی که انجام شده است، زمان پایه در نظر گرفته شده 45 ماه بود. تنها بر روی بیمارانی بحث شد که به مدت، تحت تهویه مکانیکی قرار گرفتند. تشخیص VAP با 3 عامل اصلی شناسایی و تشخیص داده می شود:
1. التهاب منشتره جدیدی که در گرافی قفسه ی سینه قابل رویت است.
2. ترشح چرکی و افزایش درجه حرارت یا شمار گلبول های سفید و؛
3. نتیجه مثبت از کشت بدست آماده از برونکو آلوئول ها.

بیشترین مداخلاتی که برای آنها باید انجام شود شامل" بهداشت دست ها، آموزش به بیمار، قرار دادن بیمار در وضعیت نیمه نشسته، و مراقبت و نگهداری از کاف انوتراکیال بیشتر از 20 سانتی متر آب. استفاده از لوله های دهانی معدی و یا بینی دهانی، جلوگیری از اتساع بیش از اندازه معده با استفاده از کلر هگزیدین 0.12% خوراکی دو بار در روز اجتناب از ساکشن غیر ضروری تراشه و استفاده از ونتیلاتور مکشی.
عفونت VAP در یک زمان بنده ای پایه 22.6 بود که کل شکاتر VAP ها به کل تهویه مکانیکی در روز بود. از دلایلی که میزان شیوع آن زیاد است می توان به :
1) بیمار بیش از 48 ساعت به دستگاه تهویه متصل است.
2) دلیل دیگر بخاطر کشت مثبت لاواژ ترشحات آلوئول های برونش است.
متاسفانه جز این 3 تدابیری که برای آن انجام شده است روشی دیگری برای کاهش آن وجود ندارد.

افت فشارخون به شرايطي گفته ميشود که ميزان فشارخون پايينتر از ميزان فشارخون طبيعي براي آن فرد است. بهطور کلي، از آنجا که تعريف خاصي براي افت فشارخون وجود ندارد، جمعآوري اطلاعات دقيق در مورد شيوع اين بيماري دشوار است. جالب آن است که در برخي از بيماران هايپوتنشن يا همان افت فشارخون، وضعيت طبيعي است و بيماران با فشار سيستوليک بين 90 و 100 ميليمتر جيوه حتي بيشتر از افرادي که فشارخونشان طبيعي محسوب ميشود، عمر خواهند کرد. در بيماراني که فشارخون کمتر از 120 بر 80 ميليمتر جيوه دارند و از علايمي نظير منگي، سبکي سر و تشنگي شديد رنج ميبرند بررسيهاي دقيقتري لازم است زيرا چنين علايمي نتيجه پرفيوژن ناکافي ارگانهاي حياتي است که در صورت ادامه ميتواند به آسيب جدي اين ارگانها منتهي شود. در موارد جديتر ممکن است بيمار از حال برود و دچار سنکوپ شود. در برخي از بيماران افت فشارخون ميتواند يک وضعيت ناتوانکننده باشد. نکته ديگر آنکه افت ناگهاني فشارخون، تهديدکننده حيات است. مطالعهاي که اخيرا در ايرلند انجام شده نشان داده است که افت فشارخون وضعيتي و نيز افت فشارخون پس از صرف غذا از جمله شايعترين علل قلبي سنکوپ محسوب ميشوند.
افت فشارخون پس از صرف غذا
فردي مبتلا به افت فشارخون پس از صرف غذا شناخته ميشود که افت فشارخون سيستوليک حداقل 20 ميليمتر جيوهاي يا حتي بيشتر را طي 120 دقيقه پس از صرف غذا تجربه کند. هرچند افت فشارخون پس از صرف غذا و افت فشارخون وضعيتي، دو مقوله جداگانه هستند، يک فرد ممکن است از هر دوي آنها رنج ببرد. افت فشارخون پس از صرف غذا در سالمندان و مبتلايان به پارکينسون يا يک بيماري سيستم اتونوم شايعتر است. فرض بر آن است که افت فشارخون پس از صرف غذا به دنبال يکي از مکانيسمهاي زير ايجاد ميشود: آزادسازي پپتيدهاي گشادکننده عروق در لوله گوارش، عدم کفايت رفلکس بارورسپتورها، تنگ شدن عروق محيطي، افزايش خونرساني نواحي شکمي پس از صرف غذا. حجم، محتوا، زمان مصرف و دماي غذاي مصرفي در بروز افت فشارخون پس از صرف غذا تاثيرگذار است. گزينههاي درماني موجود براي اين عارضه محدود و نامطمئن هستند. به خصوص در سالمندان هيدراتاسيون بيماران در پيشگيري از افت فشارخون پس از صرف غذا اهميت زيادي دارد. داروهايي نظير کافئين و اوکتروتايد (Octreotide) براي اين منظور تجويز ميشوند. آکاربوز فقط جنبه تحقيقاتي داشته است.
کافئين: شواهد موجود در زمينه کاربرد کافئين در درمان افت فشارخون پس از صرف غذا ضد و نقيض هستند. چنين بهنظر ميرسد که کافئين اثرات گشادکنندههاي عروقي را آنتاگونيزه ميکند، اما مکانيسم اثر آن به درستي مشخص نيست. اگر کافئين قبل از غذا مصرف شود، در برخي از بيماران اين قابليت را دارد که ميزان افت فشارخون پس از صرف غذا را کاهش دهد. دوز موثر کافئين در اين زمينه 60 تا 200 ميليگرم (معادل مصرف يک تا دو فنجان قهوه) است.
اوکتروتايد: فوايد استفاده از اوکتروتايد در سالمندان و افراد با نارسايي اتونوم به اثبات رسيده است. چنين به نظر ميرسد که اثرات آن ناشي از افزايش مستقيم جريان خون داخل شکمي و بلوک هورمونهاي پانکراس و روده است. البته اوکتروتايد داروي گرانقيمتي است و به صورت تزريق زير پوستي 25 تا 50 ميکروگرم تکدوز قبل از غذا تجويز ميشود.
ساير داروها: تعدادي از داروها از جمله ميدودرين (Midodrine)،? ديهيدروارگوتامين، ايندومتاسين، ديفنهيدرامين، سايمتيدين، فلودروکورتيزون و وازوپرسين در مطالعات تحقيقاتي در زمينه اثربخشي در پيشگيري و درمان افت فشارخون پس از صرف غذا موردبررسي قرار گرفتهاند.
افت فشارخون وضعيتي
آکادمي نورولوژي آمريکا و انجمن بيماريهاي اتونوم اين کشور افت فشارخون وضعيتي را کاهش فشارخون سيستوليک به ميزان حداقل 20 ميليمتر جيوه يا دياستوليک حداقل
10 ميليمتر جيوه طي 3 دقيقه پس از ايستادن تعريف کردهاند. درمان موثر افت فشارخون وضعيتي بسيار اهميت دارد. افت فشارخون وضعيتي ممکن است ناشي از عوامل نوروژنيک يا غيرنوروژنيک باشد. در مجموع علل ايجادکننده افت فشارخون وضعيتي به
4 گروه دارويي، اختلالات اتونوم، هايپوولمي و اختلالات متفرقه طبقهبندي ميشوند، بنابراين درمان افت فشارخون وضعيتي عبارت است از برطرف کردن علت زمينهاي و کنترل علايم. به عنوان اولين قدم به بيمار توصيه کنيد از نمک و مايعات بيشتري استفاده کند. در مرحله بعدي فهرستي از تمام داروهاي مصرفي بيمار تهيه کنيد. هر کدام از داروهاي مورد استفاده بيمار ممکن است عامل ايجاد افت فشارخون وضعيتي باشد. در برخي از موارد افت فشارخون وضعيتي نتيجه مصرف ترکيبي دو داروست. اگر قطع مصرف داروي مقصر و جايگزين کردن داروي ديگر پرسودتر از ادامه مصرف آن نبود، روشهاي ديگر غلبه بر افت فشارخون وضعيتي بايد مورد بررسي قرار گيرند. دارودرماني براي اين منظور بسيار سودمند است.
فلودروکورتيزون: اين دارو يک مينرالوکورتيکوييد است که حجم مايع خارج عروقي بدن و حساسيت آلفا-آدرنرژيک را افزايش ميدهد. دوز معمول 1/0 تا 2/0 ميليگرم در روز است اما ميتوان آن را تا 6/0-4/0 ميليگرم در روز افزايش داد. از آنجا که اين دارو ممکن است تجمع بيشازحد مايع در بدن وهايپوکالمي با يا بدون هايپومگنزمي ايجاد کند، تجويز دوزهاي پايين آن ايمنتر است. در مصرفکنندگان دوزهاي بالاي فلودروکورتيزون تجويز مکملهاي پتاسيمي اجتنابناپذير است.
ميدودرين: ميدودرين يک پيش داروي غيرفعال است که در نتيجه هيدروليز طي مصرف خوراکي اين دارو دزگليميدودرين (Desglymidodrine) تبديل ميشود. دزگليميدودرين 15 مرتبه از ميدودرين فعالتر است. اين ماده فعال به عنوان يک تنگکننده عروقي عمل ميکند و در درمان افت فشارخون وضعيتي نوروژنيک کاربرد دارد، اما اين دارو در بيماران با افت فشارخون وضعيتي ناشي از کاهش حجم مايعات بياثر است.
پيريدوستيگمين: اين دارو در دوزهاي 30 تا 60 ميليگرم در روز براي درمان افت فشارخون وضعيتي خفيف کاربرد دارد. ميتوان در موارد شديد بيماري آن را با 5 ميليگرم ميدودرين ترکيب کرد.
منبع: نشریه سپید شماره ۲۹۴، دکتر شیرین میرزازاده
علیرضا ابراهیمی فخار، مخترع دستگاه فشارنده کاف لوله تراشه اظهار کرد: این وسیله با قرار گرفتن بر روی لوله تراشه های خاص(2 کافه) می تواند به طور متناوب یکی از 2 کاف را پر و خالی کند و مانع از فشار مدوام لوله تراشه به مخاط و در نتیجه ایجاد زخم و خراشیدگی این ناحیه شود.
وی ادامه داد: لوله تراشه، لوله ای است که در افردای کاربرد دارد که راه هوایی آنها به علل مختلفی چون بیهوشی و ... بسته است و از آن برای بازنگهداشتن راه هوایی استفاده می شود اما در بخش انتهایی لوله تراشه های عادی کافی وجود دارد که پس از پر شدن از هوا و تماس با مخاط سبب آسیب رسانی و حتی ایجاد سوراخ (فیستول) و یل زخم و باقی گذاشتن اسکار در این محل می شود.
این پرستار مخترع یادآور شد: به کمک این وسیله و پر و خالی شدن متناوب هر یک از 2 کاف لوله تراشه از وارد شدن مداوم فشار به مخاط تراشه و در نتیجه عوارض ناشی از آن جلوگیری می شود.
سازمان نظام پرستاری
چکیده مقاله:
اهداف: کلونيزاسيون دستگاه تنفسی-گوارشی و آسپيراسيون ترشحات آلوده به دستگاه تنفسی تحتانی دو فرآيند مهم در بيماريزايی عفونی مرتبط با تهويه مصنوعی هستند. هدف اين مطالعه، تعيين تاثير دهانشويه کلرهگزيدين گلوکونات 2/0% در پيشگيری از بروز پنومونی مرتبط با تهويه مصنوعی ديررس و اثر متقابل آن با شدت بيماری بود.
روشها: در اين کارآزمايی بالينی، 80 بيمار تازه بستريشده در بخش مراقبت ويژه عمومی بيمارستان لقمان حکيم به روش نمونهگيری در دسترس انتخاب شدند و بهصورت تصادفی در دو گروه قرار گرفتند. گروه مداخله دو بار در روز دهانشويه کلرهگزيدين و گروه کنترل دوبار در روز دهانشويه با سرم نمکی دريافت کردند. پنومونی بهوسيله نسخه تعديلشده معيار بالينی پنومونی تشخيص داده شد. از آزمونهای مجذور کای، دقيق فيشر و تی زوجی برای تجزيه و تحليل دادهها استفاده شد.
يافتهها: 25/16% کل بيماران به پنومونی ديررس مبتلا شدند (بهترتيب 5 و 25% در گروههای مداخله و کنترل). آزمون دقيق فيشر اختلاف معنیداری بين دو گروه از نظر ابتلا به پنومونی ديررس نشان داد (05/0>p). ميانگين نمره شدت بيماری در گروه کلرهگزيدين 41/26 و در گروه سرم نمکی 95/23 بود که از نظر آماری اختلاف معنيداری داشتند (001/0>p). بيماران با شدت بيماری بالاتر در گروه کلرهگزيدين به پنومونی مبتلا نشدند.
نتيجهگيری: پاکسازی انتخابی دستگاه گوارش با دهانشويه دو بار در روز محلول کلرهگزيدين در پيشگيری از پنومونی تفاوتی با سرم نمکی ندارد، اما میتواند سبب کاهش بروز پنومونی ديررس شود و در بيماران با وضعيت جسمانی بدتر موثر است.
نويسندگان:
هادی رنجبر*، صديقه جعفری، فرهاد کامرانی، حميد علوی مجد، فريده يغمائی و علی عسگری

پس پيچيدگيهاي موجود در اثرات متقابل بدن و داروها را نبايد دست كم گرفت و براساس اطلاعات اندك و تجربيات شخصي نبايد اقدام به دارودرماني نمود. دارو كالايي نيست كه بتوان آن را بر پايه اطلاعات افراد مختلف مانند بسياري از كالاهاي ديگر در ازاي پرداخت مبلغي خريداري كرد و مورد استفاده قرار داد. دارو ميتواند شمشيري دو لبه باشد كه به دنبال مصرف ناآگاهانه، اثرات زيانآور و حتي گاهي جبرانناپذير بر جاي ميگذارد. در مقابل همين دارو در شرايطي كه توسط متخصصان تجويز ميشود نجاتبخش انسان خواهد بود.
يكي از جنبههاي دارودرماني كه بايد حتما مورد بررسي قرار گيرد تداخل داروها با يكديگر، با مواد غذايي، با گياهان دارويي و... است. به بيان ديگر مواد مختلفي بر عملكرد دارويي كه به بدن وارد شده است اثر ميگذارند و ميتوانند در روند جذب و دفع آن در بدن و حتي شيوه اثرگذاري آن مداخله و تداخلات دارويي ايجاد كنند.
يكي از انواع تداخلات دارويي، تداخل دارو با غذاست. اين تداخل ميتواند از راههاي مختلف ايجاد شود و در نهايت اثربخشي دارو را تحت تاثير قرار دهد. مواد غذايي ميتواند بر ميزان و سرعت جذب داروهاي خوراكي از دستگاه گوارش اثر بگذارد. در مورد برخي داروها خوردن آنها همراه با يك وعده غذايي حتي كوچك، مانند چند لقمه نان و پنير، موجب افزايش جذب دارو ميشود يعني داروي بيشتري از دستگاه گوارش وارد بدن ميشود. در اين موارد پزشك يا داروساز توصيه ميكنند بهتر است دارو هميشه همراه يا بلافاصله بعد از غذا يا يك وعده غذايي كوچك ميل شود و براي جلوگيري از كم و زياد شدن اثر دارو در بدن بهتر است اين شيوه مصرف تغيير نكند. در مورد برخي ديگر از داروها مانند قرص ايبوپروفن (كه معمولا به بروفن شناخته ميشود)، بهتر است دارو همراه با مقداري غذا يا خوردني ديگر يا در شرايطي كه ظرف يك ساعت گذشته غذا ميل شده باشد مصرف شود، چراكه خوردن آن با معده خالي باعث ميشود عوارض گوارشي بيشتر شود.
در مقابل، برخي داروهاي خوراكي هستند كه مصرف آنها همراه يا با فاصله كم از غذا باعث ميشود دارو به مقدار بسيار كمي از دستگاه گوارش وارد بدن شود و مقدار بيشتر آن همراه با بقاياي مواد در دستگاه گوارش دفع شود. براي نمونه قرص سيپرو فلوكساسين كه يك آنتيبيوتيك يا چرك خشككن مهم و نسبتا قوي است، اگر با فاصله زماني كم از شير و لبنيات، قرصهاي كلسيم، قرص يا كپسول روي، برخي انواع قرصها و شربتهاي آهن و سوسپانسيونهاي آنتياسيد مثل شير منيزي يا هيدروكسيدآلومينيوم مصرف شود، به دليل آنكه در معده به اين داروها متصل ميشود جذبش مختل شده و جز مقدار ناچيزي مابقي آن از دستگاه گوارش دفع ميشود. در نتيجه داروساز به بيماري كه پزشك برايش قرص سيپروفلوكساسين تجويز نموده توصيه مينمايد اين دارو را 2 ساعت قبل يا 6 ساعت بعد از هريك از موارد مذكور ميل كند.
برخي مواد غذايي و گياهان دارويي بر عمر دارو در بدن و ميزان و شدت اثر آن تاثير خواهند داشت. براي نمونه گريپفروت ميزان سوختن و تجزيه بعضي داروها را در كبد كاهش ميدهد. در پي آن عمر و غلظت اين داروها در بدن افزايش مييابد و ممكن است عوارض نامطلوب و گاهي خطرناك به دنبال داشته باشد. تعداد داروهايي كه با گريپفروت تداخل دارند، زياد نيست؛ ولي در صورت مصرف مقادير بيش از حد مجاز از اين ميوه توسط فردي كه تحت درمان با برخي از اين داروها (مانند لوواستاتين، داروي كاهنده كلسترول) است، غلظت اين داروها در بدن افزايش مييابد و ميتواند عوارض جدي به دنبال داشته باشد.
دارويي كه دچار تداخل ميشود ميتواند از هر راهي مانند تزريق در عضله يا رگ و حتي به صورت شياف به بدن وارد شده باشد. اين مساله در مورد داروي عامل تداخل نيز صادق است و ميتواند يك جوشانده گياهي باشد كه خورده شده است. در مورد برخي داروها و گياهان دارويي تداخل ميتواند به دليل تشديد اثر دارو توسط دارويي ديگر يا يك گياه دارويي بروز نمايد. گاهي نيز برخي داروها اثر هم را در بدن كم ميكنند. براي نمونه در افرادي كه سابقه سكته قلبي داشته و متخصص قلب مصرف روزانه آسپرين را براي آنها تجويز كرده است در صورتي كه به هر دليلي براي كنترل درد، ايبوپروفن را در فاصله زماني كمتر از 8 ساعت قبل از آسپرين مصرف نمايند اثرات آسپرين در محافظت از قلب بسيار كم خواهد شد. بويژه اگر اين افراد اين مسكن يا مسكنهاي همخانواده آن را بدون در نظر داشتن اين تداخل به دفعات يا به طور مرتب استفاده كنند.
يكي از انواع تداخلات دارويي، تداخل دارو با غذاست. اين تداخل ميتواند از راههاي مختلف ايجاد شود و در نهايت اثربخشي دارو را تحت تاثير قرار دهد
اين طور ميتوان نتيجه گرفت كه پيش از شروع يك داروي جديد بايد علاوه بر شيوه صحيح مصرف، در مورد تداخلات آن نيز با دكتر داروساز مشورت كرد. براي بررسي كامل تداخلات دارويي و جلوگيري از آنها بايد پزشك و داروساز را از همه داروهايي كه از قبل مصرف ميشده يا داروهاي بدون نسخه، فرآوردههاي دارويي گياهي، مكملها، ويتامينها و داروهاي تقويتي كه پيش از اين مصرف آنها شروع شده يا قرار است شروع شود، مطلع كند. هنگام مراجعه به داروخانه براي تهيه داروهاي نسخه شده توسط پزشك، ضمن دريافت داروها همراه با دستور مصرف از دكتر داروساز براي پرسيدن سوالات از وي نبايد به خود ترديدي راه داد. با بيان دغدغه، نقطه ابهام يا طرح پرسش خود در مورد داروهايي كه پزشك تجويز كرده است يا حتي داروهاي ديگر، دكتر داروساز براي پاسخگويي بهتر و دقيقتر ممكن است چند سوال بپرسد.
وي پس از آن به اطلاعات اندوخته در ذهن خود اكتفا نميكند و ضمن رجوع به منابع كامل، معتبر و در دسترس با مهارتهايي كه دارد به تجزيه و تحليل مساله پرداخته و سعي خواهد داشت در كمترين زمان ممكن پاسخي مناسب و توضيحاتي مفيد و كمككننده ارائه كند.
گامي طلايي كه هر بيمار بايد در روند درمان بيماري خود بردارد آن است كه پس از شناسايي پزشك و داروساز حاذق و مسوول با مشورت با افراد معتبر و صاحبنظر به آنها اعتماد نمايد، در درمان صبور و نسبت به برنامه درماني خود و شيوه مصرف داروها پايبند باشد. بدون هر يك از اين موارد، روند درمان بدرستي طي نخواهد شد و علاوه بر تحمل مشكلات بيماري، هدر رفتن زمان و منابع مالي به ايجاد احساس نا اميدي از بهبود و بياعتمادي نسبت به پزشك و داروساز منجر ميشود. داروسازان بسياري در اين مرز و بوم هستند كه از دانش و مهارت كافي براي پاسخگويي به پرسشها در مورد داروها و درمان بيماريها برخوردارند.
اين داروسازان كه امروزه علاوه بر داروخانههاي سطح شهرها و مركز بهداشتي و درماني در بخشهاي مراقبتهاي دارويي بيمارستانها و مراكز اطلاعرساني دارويي فعاليت ميكنند، ثابت كردهاند دكتر داروساز يكي از اجزاي مهم زنجيره سلامت و درمان است و در حرفه مقدس خود هدف را ارتقاي سلامت و تسهيل و بهبود روند درمان ميداند.
سارا عطايي و مريم تقيزادهقهي
دستياران تخصصي داروسازي باليني

ارزش ورزش در سلامت و طول عمر،بيشتر از آن است كه تا پيش از اين تصور ميكرديم. شايد عجيب باشد، اما تحقيقات نشان ميدهد احتمال مرگ زودرس دوندههاي سالمند ـ به خاطر ابتلا به بيماريهايي مانند سرطان ـ 50 درصد كمتر از سالمندان غيردونده است. همچنين زندگي سالمتر و معلوليتهاي كمتري نسبت به غيردوندهها دارند.
متاسفانه بسياري از سالمندان به اندازه كافي ورزش نميكنند. بنا به آمار بينالمللي، بيش از 90 درصد از افراد بالاي 75 سال اروپايي، كمتر از معيارهاي استاندارد ورزش ميكنند. مطمئنا اين آمار در كشورهاي در حال پيشرفت خيلي نااميدكنندهتر است. اين در حالي است كه بنا به راهنماي بينالمللي همه افراد بالاي 75 سال بايد دستكم 5 بار در هفته نيم ساعت ورزش سبك انجام دهند.
فراموش نكنيم ورزش ميتواند به سالمندان كمك كند تا فعال و مستقل بمانند، از سلامت قلبشان اطمينان حاصل كنند، وزن و ميزان استرس خود را تحت كنترل داشته باشند و بهتر بخوابند.
پروفسور جيمز فرايز
محقق مركز پزشكي دانشگاه استنفورد آمريكا
مشکلات پرستاران دیگر موضوع تازه ای نیست، کمبود پرستار، تفاوت فاحش درآمد بین پزشک و پرستار، شیفتهای زیاد به خصوص شبکاری ها، برخوردهای همراهان بیمار با پرستاران، مسائلی هستند که همچنان تکرار می شوند.
وقتی تصمیم می گیرم به سراغ پرستاران بروم و از مسائلشان بپرسم همه چیز از قبل برایم روشن است حتی جملاتی را که قرار است از آنها بشنوم و بنویسم را حفظ هستم و می دانم حرفهای آنها تکرار مشکلاتی است تکراری. اما می روم تا یکبار دیگر بشنوم چرا که آنها تنها شنوندگان صبور ناله ها و فریاد های تکرار شونده عزیزان دردمند ما هستند.
یک روز بعد از ظهر به سراغ برخی از این پرستاران رفتم و از آنها در مورد مشکلاتشان جویا شدم.
مسئول امور پرستاران باید یک پرستار باشد تا درک کند
با وجود استخدام نیروی پرستاری هنوز کمبود پرستار به شدت محسوس است.
شهریاری سر پرستار یکی از بیمارستان های فوق تخصصی اطفال با 18 سال سابقه کار با اشاره به اینکه پرستاران همیشه بهتر یکدیگر را درک کرده اند گفت: متاسفانه مشکلات پرستاران کم نیست. اگر مسئولان در راس پرستاران، پرستارانی باشند که تحصیلات تکمیلی دارند خیلی بهتر می توانند مشکلات را حل و ریشه یابی کنند تا اینکه یک پزشک در راس باشد.
وی ادامه داد: با وجود استخدام 23 هزار پرستار و قولی که وزیر بهداشت در زمینه برطرف کردن کمبودهای پرستاری داد، هنوز به شدت این کمبود در بخش ها احساس می شود و شرایط خیلی سختی برای کار وجود دارد. بعد از استخدام پرستاران شرایط بهتر شد ولی همچنان کمبود نیروی پرستاری به شدت محسوس است.
اختلاف بین کارانه پزشک و پرستار گاهی تا 4 میلیون تومان هم می رسد.
این سرپرستار با اشاره به طاقت فرسایی کار پرستاران در بیمارستان های کودکان اظهار داشت: گاهی اتفاق می افتد که همکاران برای گرفتن رگ یک کودک 3 تا 4 ساعت با کمر خمیده می ایستد و این کار زحمت بسیار زیادی برای آنان دارد.
وی با بیان اینکه اختلاف درآمد پزشک و پرستار از مسائل دیگری است که موجب نارضایتی پرستاران می شود ادامه داد: زمانی که جراحی توسط پزشک باید انجام شود تمام اقدامات درمانی بعد و قبل از عمل به عهده پرستار است و در صورتی هم که کوتاهی در کار پرستار باشد عمل با مشکل مواجه شود اما در زمان تقسیم درآمد اختلاف بین کارانه پزشک و پرستار گاهی تا 4 میلیون تومان هم می رسد و این جایی است که عدالت اجرا نمی شود.
شهریاری گفت: در طرح بهره وری که از مهر 90 در برخی بیمارستان ها به صورت پایلوت اجرا شده است تا حدود خیلی کمی این وضعیت بهتر شده است اما باز هم جوابگوی زندگی یک پرستار نیست و اگر بشود در درآمد پرستارها بازنگری و تجدید نظر کنند خیلی بهتر است.
پرستار باید پاسخگوی همه کارها و کمبود هایی که در بیمارستان اتفاق می افتد باشد
مترون یک بیمارستان فوق تخصصی کودکان با اشاره به اینکه مشکلی که در بیمارستان داریم کمبود نیروی پرستاری است گفت: بیمارستان ما به شدت در این زمینه مشکل دارد به طوری که علیرغم زیاد شدن تعداد تختهای فعال، نیروی پرستاری اضافه نشده است و از طرف دیگر مردم هم توقعات خود را از این نیرو ها دارند و پرستاران نمی تواند تامین کننده و جوابگوی نیاز های آنان باشند.
وی با اشاره به اینکه پرستاران همواره خط اول جبهه سلامت هستند گفت: پرستار باید پاسخگوی همه کارها و کمبود هایی که در بیمارستان اتفاق می افتد باشد، پرستار باید به جای پزشک، مسئولان تغذیه، خدمات مددکاری و سایر پرسنل بیمارستان پاسخگو باشد و متاسفانه در مواجهه با این موضوع کمبود نیروی پرستاری بیش از پیش بغرنج تر می شود.
پرستار مورد خشونت بیماران واقع می شود بدون اینکه در کار خود اهمالی کرده باشد
مترون بیمارستان علی اصغر افزود: ممکن است پرستاری حتی مورد آسیب های جسمی و گفتاری واقع شود در حالی که در کار خود کوچکترین اهمالی هم نکرده باشد و باید پاسخ دهد چرا پزشک نیامده است، چرا سونوگرافی موجود نیست و حتی ناسزا بشنود که چرا ملحفه کثیف است بنابراین پرستار به عنوان اولین کسی که با بیماران و همراهانشان ارتباط دارد همواره در معرض آسیب و خشونت قرار می گیرد.
وی با اشاره به اینکه مهمترین راهکار برای حل مشکلات جذب نیروی پرستاری است اظهار کرد: قبلاً پرستارانی که فارغ التحصیل می شدند باید ابتدا طرح خود را می گذراندند و بعد از آن جذب بیمارستان خصوصی می شدند اما متاسفانه الان به دلیل عدم نظارت به این مسئله پرستاران بدون گذراندن طرح وارد بیمارستان خصوصی می شوند به همین دلیل در بیمارستان دولتی حتی نیروی طرحی هم نداریم یعنی نیروی طرحی که سالیان پیش خیلی زیاد بود الان خیلی کم شده و افراد بدون گذراندن طرح در بیمارستان های خصوصی جذب می شوند.
خیلی از پرستاران حاضر به کار کردن در بیمارستان های روانپزشکی نیستند
بیات پرستار بیمارستان روانپزشکی ایران نیز عمده ترین مشکل در بیمارستان های دولتی را کمبود نیرو دانست و گفت: این مسئله تقریبا به یک بحران تبدیل شده است که همه به آن واقفند اما انگار قرار نیست حل شود.
وی اظهار داشت: تعداد پرستاران مورد نیاز برای هر بیمار در ایران با استاندارد جهانی فاصله بسیار زیادی دارد و به تبع آن سطح خدماتی که به بیماران داده می شود پایین می آید.
این پرستار بیمارستان روانپزشکی ایران ادامه داد: یکی دیگر از مشکلات پرستاران که آنها را مجبور به پذیرفتن شیفت های کاری سنگین می کند مشکل درآمد بسیار پایین است که افراد را وادار می کند چند شیفت کار کنند که این هم باز کارایی را پایین می آورد و نارضایتی بیماران و تنش در محیط بیمارستان را در پی دارد.
وی با اشاره به خبر استخدام 10 هزار نیروی پرستاری گفت: اگر این نیروها خوب تقسیم شوند طرح بسیار خوبی است ولی بسیاری از پرستاران اصلاً تمایل به کار در بعضی بیمارستان ها مانند بیمارستان های روانپزشکی را ندارند.
ایمنی کار و شیفت های سنگین از مهمترین مشکلات پرستاران است
پرستاری با 5 سال سابقه در اتاق عمل بیمارستان آرش سنگینی شیفت های بیمارستان را به عنوان یکی از مشکلات پرستاران عنوان کرد و گفت: این مسئله از کمبود نیروی پرستاری ناشی می شود.
وی ادامه داد: مسئله مهمی دیگری که برای پرستاران وجود دارد ایمنی کار است و اینکه ما همیشه با خون و ترشحات بیماران و یا بیماری های واگیر دار رو به رو هستیم که ممکن است به ما منتقل بشود.
این پرستار اظهار کرد: بین کارانه و حقوق پرستار و پزشک تفاوت زیادی وجود دارد و این هم از دیگر مسائل پرستاران است که گفته اند قرار است درست شود اما هنوز اتفاقی نیفتاده است.
پرستاران نمی خواهند خود را به سطح پزشکان برسانند، فقط می خواهند حق خودشان را بگیرند
مدیر پرستاری بیمارستان آرش اظهار داشت: کمبود پرستار قبل از قانون ارتقای بهره وری و بعد از آن وجود داشته است. در حال حاضر با افزایش پرستار کمی رضایت بیشتر و مشکل تا حدی برطرف شده است ولی این کمبود کماکان وجود دارد.
وی با اشاره به اینکه بهترین پیشنهاد جذب نیروی پرستاری چه از طریق آزمون و چه از طریق قرارداد کار معین است گفت: اگر قرار باشد طرح ارتقای بهره وری پیاده شود و همچنان همین میزان نیروی پرستاری باشد مطمئناً قوانینی که باید اجرا کنیم موفقیت آمیز نخواهد بود به دلیل اینکه توانایی جسمی هر کس در حدی است و هیچ کس بیشتر از توانایی خود نمی تواند جوابگوی کشیک های طولانی و نخوابیدن در طول شبانه روز باشد.
این مدیر پرستاری در خصوص اختلاف سطح موجود بین کارانه پرستاران و پزشکان گفت: این مسئله همیشه وجود داشته اما نکته اینجا است که پرستاران نمی خواهند خود را به سطح پزشکان برسانند و فقط می خواهند حق خودشان را بگیرند. ما نمی خواهیم کارانه پرستاران در حد پزشکان باشد اما معتقدیم کارانه پرستاری باید افزایش پیدا کند و پرستاران باید به حق و حقوق خودشان برسند.
منبع: ایسنا
دكتر جبرائيل نسلسراجي با اشاره به آغاز انتخاب محل تحصيل داوطلبان آزمون كارشناسي ارشد رشتههاي علوم پزشكي، افزود: داوطلبان ميتوانند از 28 خرداد تا دوم تيرماه ۹۱ همزمان با انتخاب محل تحصيل، كارت ورود به جلسه خود را دريافت كنند. وي با تاكيد بر اينكه مهلت مذكور به هيچ عنوان قابل تمديد نيست، اظهار كرد: داوطلبان بايد انتخاب محل تحصيل و كارت آزمون را به صورت اينترنتي از طريق سايت مركز سنجش آموزش پزشكي به نشاني www.sanjeshp.ir انجام دهند.
منبع: ایسنا
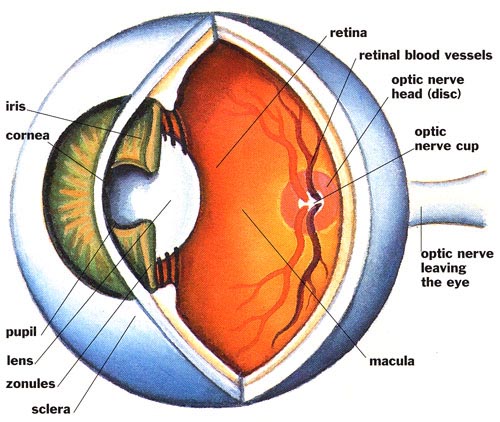
هر قدر فشار داخل چشم بيشتر باشد، احتمال آسيب ديدن عصب چشم بيشتر است. عصب بينايي مانند يك كابل الكتريكي است كه تعداد زيادي سيم دارد. در عصب بينايي اين فيبرهاي عصبي هستند كه به سيم تشبيه شدهاند. بيماري گلوكوم و ازدياد فشار داخل چشم به اين فيبرها آسيب ميرساند. هر دسته از اينها صدمه ببيند، نقطه يا لكه سياهي در ميدان بينايي شخص ايجاد ميكند. يعني آن قسمتهايي از تصوير كه بايد توسط اين فيبرها به مغز برسد، بر اثر صدمه آن فيبرها، در مغز دريافت و ديده نميشود. به اين ترتيب نقاط كوري در ميدان بينايي ايجاد ميشود. اغلب اشخاص مبتلا به اين بيماري به اين لكههاي كور توجه نميكنند تا اينكه مقدار زيادتري از عصب بيناييشان آسيب ميبيند. چنانچه تمام فيبرهاي عصبي آسيبديده از كار بيفتد، به كوري منجر ميشود. تشخيص بموقع و معالجه آن توسط چشمپزشك تنها راهي است كه از صدمه بيشتر عصب بينايي در نتيجه كوري جلوگيري ميكند.
وقتي فشار چشم بالا ميرود
مايع زلالي كه در داخل و خارج چشم هميشه در حال جريان است، زلاليه نام دارد. اين مايع ارتباطي به اشك چشم ندارد. جريان مايع زلاليه را ميتوان با يك دستشويي كه دائم شير آب آن باز باشد، مقايسه كرد. فرض كنيد اگر در يك دستشويي، لولهاي كه آب از آن خارج ميشود، مسدود شده باشد، طبيعتا آب در دستشويي جمع ميشود و فشار آن بالا ميرود. در چشم هم گلوكوم مثل بسياري از بيماريها انواع مختلفي دارد. اگر اين محل بسته شود، فشار داخل چشم بالا ميرود و اين بالا رفتن فشار به عصب بينايي آسيب ميرساند.
گلوكوم مادرزادي شيرخواران: برخلاف تصور كه گلوكوم بيماري افراد مسن است گاهي در نوزادان و شيرخواران هم ديده ميشود كه منشا مادرزادي دارد و بايد جدي گرفته شود. اين بيماري ميتواند هنگام تولد همراه كودك باشد و در بيشتر موارد دوطرفه است.
علائم مشخصه آن ريزش اشك، ترس از نور و بتدريج بزرگ شدن قرنيه و كره چشم و كدورت قرنيه است. هرگاه نوزاد يا كودكي دچار علائم فوق باشد نياز به ارزيابي و معاينه توسط چشمپزشك دارد و در صورت مشكوك بودن لازم است معاينه زير چشم انجام شود تا از وضعيت چشم آگاهي دقيقي به دست آيد. درمان انتخابي گلوكوم مادرزادي جراحي است و تا انتظار براي زمان جراحي دارو تجويز ميشود.
گلوكوم مزمن با زاويه باز: اين نوع آب سياه شايعترين نوع آن است. اين بيماري به علت پيري به وجود ميآيد. كارايي زاويه خروج مايه زلاليه چشم با ازدياد سن و به مرور زمان كم و فشار داخل چشم بتدريج زيادتر ميشود. چنانچه اين ازدياد فشار به عصب بينايي صدمه برساند اين ضايعه را گلوكوم مزمن با زاويه باز گويند. بيش از 90 درصد گلوكوم بزرگسالان از اين نوع است. آسيب عصب بينايي بر اثر اين نوع گلوكوم گاه چنان بتدريج و بدون درد صورت ميگيرد كه شخص مبتلا متوجه آن نميشود تا اينكه عصب بينايي صدمه جدي و فاحشي پيدا ميكند.
گلوكوم با زاويه بسته: گاه ممكن است زاويه مايع زلاليه چشم كاملا بسته شود. اين موضوع شبيه آن است كه ورقه كاغذي در اطراف راه خروج يك دستشويي شناور بوده باشد و ناگهان وارد لوله خروج آب شود و راه آن را بگيرد و نگذارد آب دستشويي خارج شود. در چشم ممكن است عنبيه مانند اين ورق كاغذ عمل كند و زاويه خروج را بگيرد و فشار چشم بسرعت بالا برود. اين بيماري را گلوكوم حاد با زاويه بسته ميگويند.
تشخيص بموقع، بهترين راه پيشگيري
انواع مختلف بيماري گلوكوم عوارض تقريبا مشابهي دارد؛ اين عوارض شامل تاري ديد، درد شديد چشم، سردرد، ديدن هالهاي شبيه رنگينكمان اطراف نورها و تهوع و استفراغ ميشود.
چنانچه كسي اين عوارض را احساس كند، بلافاصله بايد به چشمپزشك مراجعه كند. اگر چشمپزشك اين نوع گلوكوم را كه حاد است بسرعت درمان نكند، خطر كور شدن بيمار در پيش است. اگر بسته شدن زاويه خروج مايع زلاليه چشم بتدريج انجام شود و درد نيز شديد نباشد، اين نوع گلوكوم را گلوكوم مزمن با زاويه بسته ميگويند. اين نوع بيشتر در نژادهاي آفريقايي و آسيايي اتفاق ميافتد.
بهترين راه تشخيص براي گلوكوم آن است كه شخص هر از گاهي بهطور منظم براي معاينه به چشمپزشك مراجعه كند كه در صورت بيماري، در مراحل اوليه تشخيص داده و درمان شروع ميشود.
طي معاينه كامل، چشمپزشك اقداماتي همچون اندازهگيري فشار داخلي چشم (تونومتري)، معاينه زاويه جريان خروج مايع زلاليه چشم (گونيوسكوپي)، معاينه و ارزيابي صدمات وارده بر عصب بينايي (افتالموسكوپي) و آزمايش ميدان بينايي بر دو چشم (پريمتري) را انجام ميدهد.
بعضي تستها ممكن است لازم نشود، اما اگر گلوكوم مزمن وجود داشته باشد، لازم است اين تستها و معاينات بهطور منظم انجام شود تا از ميزان صدمات وارد شده به چشم توسط فشار زياد در طول زمان اطلاع حاصل شود.
اگر تنها فشار چشم بالا باشد به اين معني نيست كه بيمار گلوكوم دارد. دكتر چشمپزشك اطلاعاتي را كه از معاينه اين نوع بيماري به دست ميآورد، روي هم ميگذارد تا تعيين كند چه اندازه خطر وجود بيماري ميرود. در بيماراني كه فشار چشم بالا دارند، عواملي همچون ازدياد سن، نزديكبيني، نژاد آفريقايي، داشتن سابقه فاميلي و داشتن سابقه كمخوني يا شوك از مهمترين عواملي هستند كه خطر ايجاد گلوكوم يعني آسيب ديدن عصب بينايي بر اثر فشار را بيشتر ميكنند.
چشمپزشك مجموعه عوامل را با هم ميسنجد و بعد تصميم ميگيرد آيا بيمار احتياج به معالجه دارد يا اينكه بايد فقط او را تحت نظر بگيرد و مرتب فشار چشمش را چك كند. تا اينكه با بروز اولين علائم صدمه عصب بينايي اقدام كند.
صدمات گلوكوم برگشت ناپذير است
صدمات وارده به گلوكوم قابل برگشت نيست. قطرههاي چشمي، داروهاي خوراكي، ليزردرماني و عمل جراحي براي كمتر كردن سرعت صدمه چشم يا جلوگيري از صدمات بعدي به كار ميرود. در هر نوع گلوكوم معاينات منظم دورهاي از نظر پيشگيري از كوري بسيار مهم است. از آنجا كه گلوكوم ميتواند بدون اينكه بيمار خودش احساس كند، پيشرفت نمايد، از اين رو چشمپزشك نيز ممكن است نوع درمانش را در طول زمان عوض كند.
درمان دارويي گلوكوم:ازدياد فشار چشم با قطرههاي چشمي كه بايد چند بار در روز استفاده شود، معمولا قابل كنترل است. بعضي اوقات همراه اين قطرهها، قرص نيز به بيمار ميدهند. اين داروها فشار چشم را پايين ميآورد و به اين ترتيب يا باعث كمتر ساخته شدن مايع زلاليه ميشود يا اينكه به جريان يافتن مايع از زاويه خروج بهبود ميبخشد. براي اين كه داروها كارايي كامل خود را داشته باشد بايد منظم مصرف شود. بيمار حتما در مراجعات خود به پزشكان ديگرش نيز بايد موضوع استفاده از داروهاي چشمياش را به آنها يادآوري كند. داروهاي گلوكوم ممكن است عوارض جانبي داشته باشد. پس بايد بيمار چنانچه عارضه جانبي دارويي را حس كرد به پزشكش مراجعه و آن را بازگو کند. بعضي قطرههاي چشمي باعث بروز مشكلاتي همچون احساس سوزش، قرمز شدن چشم، تاري ديد، سردرد و اختلال در نبض و ضربان قلب يا تنفس ميشود.
قرصها نيز بعضي اوقات باعث احساس سوزش در انگشتان دست و پا، احساس گيجي، بياشتهايي، نامنظمي كار روده، سنگ كليه و كمخوني يا مستعد شدن خونريزي ميشود.
جراحي با ليزر: جراحي با ليزر ممكن است براي انواع مختلف گلوكوم مفيد باشد. ليزر معمولا به 2 طريق استفاده ميشود. در گلوكوم با زاويه باز، خود سيستم جريان پيدا كردن مايع زلاليه را درمان ميكند. در اينجا از ليزر به اين منظور استفاده ميشود كه راه خروج مايع را بزرگتر كند تا فشار داخل چشم كنترل شود. در گلوكوم با زاويه بسته با ليزر سوراخي در عنبيه ايجاد ميكنند كه مايع زلاليه خارج شود.
عمل جراحي در گلوكوم: وقتي براي كنترل گلوكوم عمل جراحي مورد نياز است، چشمپزشك از وسايل ريز مينياتوري استفاده ميكند كه كانال خروج جديدي براي مايع زلاليه ايجاد كند تا مايع جمعشده اضافي از چشم خارج شود و مثل چشم عادي مايع مدام در جريان باشد. گرچه عوارض عمل جراحي مدرن گلوكوم بسيار نادر است، اما امكان اتفاق افتادنش همانند هر جراحي ديگري موجود است. جراحي تنها در صورتي توصيه ميشود كه چشمپزشك تشخيص دهد عمل جراحي خطرش كمتر از اين است كه اجازه دهد تخريب عصب بينايي ادامه يابد.
جلوي كوري را بگيريم
 معالجه گلوكوم به تيمي احتياج دارد كه عبارت از خود بيمار و دكتر معالجش است. چشمپزشك ميتواند براي گلوكوم مريض نسخه بنويسد اما اين فقط خود بيمار است كه ميتواند او را مطمئن سازد كه قطرهها و قرصهايش را استفاده خواهد كرد. هرگز نبايد بيمار داروهايش را بدون مشورت پزشك قطع كند يا تغيير دهد. براي هرگونه تغييري معاينات و آزمايشهاي مكرري لازم است و بيمار بايد به خاطر داشته باشد اين بينايي اوست كه در معرض خطر است. پس بايد سهم خود را در حفظ بينايياش ادا كند. فراموش نکنيد معاينات منظم ميتواند از كوري جلوگيري كند، در صورتي كه برخي نكات رعايت شود.
معالجه گلوكوم به تيمي احتياج دارد كه عبارت از خود بيمار و دكتر معالجش است. چشمپزشك ميتواند براي گلوكوم مريض نسخه بنويسد اما اين فقط خود بيمار است كه ميتواند او را مطمئن سازد كه قطرهها و قرصهايش را استفاده خواهد كرد. هرگز نبايد بيمار داروهايش را بدون مشورت پزشك قطع كند يا تغيير دهد. براي هرگونه تغييري معاينات و آزمايشهاي مكرري لازم است و بيمار بايد به خاطر داشته باشد اين بينايي اوست كه در معرض خطر است. پس بايد سهم خود را در حفظ بينايياش ادا كند. فراموش نکنيد معاينات منظم ميتواند از كوري جلوگيري كند، در صورتي كه برخي نكات رعايت شود.
هركس سنش بالاتر از 39 سال باشد بايد هر 3 تا 5 سال يكبار معاينه شود.
هركس يكي از افراد فاميلش به گلوكوم مبتلاست يا از نژاد آفريقايي است يا سابقا مورد اصابت ضربهاي جدي به چشم قرار گرفته يا اينكه داروهاي كورتوندار مصرف ميكند بايد هر 2 سال يكبار معاينه شود.
دكتر ميرمنصور ميرصمدي، فوقتخصص جراحي قرنيه
دكتر امينالله نيك، فوق تخصص جراحي شبکیه

نتايج يك بررسي در قالب پاياننامه دانشجويي نشان داد: از مجموع 1830 پرونده بررسي شده فقط در 57 پرونده (1/3 درصد) پرستاران به عنوان متهم يا شاكي به كميسيونهاي تخصصي پزشكي قانوني خوانده ميشوند.
مهوش بني تراب، دانشآموخته كارشناسي ارشد دانشكده پرستاري بقيهالله(عج) در پاياننامه خود براي اخذ درجه كارشناسي ارشد پرستاري با گرايش مديريت داخلي – جراحي عوامل مرتبط با خطاهاي پرستاري منجر به دادخواست عليه پرستاران در پروندههاي ارجاعي به سازمان پزشكي قانوني كشور را تعيين كرده است.
نتايج اين بررسي حاكي از آن است كه بيشترين پروندههاي شكايات مربوط به بيمارستانهاي دولتي و به دنبال فوت بيمار و بروز نقص عضو و نقصان زيبايي بوده است.
همچنين پرستاران مونث،پرستاران بخشهاي ويژه و پرستاران با مدرك ليسانس بيشتر درگير بودند و بيشترين مسائل به شكايت در زمينه "اعمال جراحي و بيهوشي" و "تزريقات و عوارض دارويي" بوده است. در حالي كه خطاهاي واقعي در ميان افراد مذكر، سطح تحصيلي ديپلم و پايينتر و بيشتر در زمينه مسائلي از قبيل سقوط بيمار، ايجاد زخمها و سوختگيها و... بوده است و بيشترين علت ايجاد خطا اشكال در تبعيت از استانداردهاي مراقبت بوده و ديه تعلق گرفته است.
احتمال خوانده شدن پرستاران به مراجع قضايي كم است اما به سبب مسئوليت سنگين شغلي و پيامدهاي ناگوار و گاهي اوقات غيرقابل جبران اهميت توجه به آن مشهود است البته پايين بودن آمار خطاها دليل بر كمبودن آن نيست متاسفانه در كشور سيستم گزارشدهي خطا وجود ندارد.
در عین حال در مواردي كه خطايي گزارش ميشود آن را به افراد نسبت ميدهند و به دنبال فرد خطاكار هستند در حالي كه خطاها بايد ريشهيابي شوند و اغلب خطاها ريشه در نقایص سيستم دارند.
امروزه پرستاري به عنوان يك حرفه ويژه و مستقل براي مراجع قانوني شناخته ميشود و در پي شكايت از حرف پزشكي پرستاران به عنوان كارشناس، متهم يا شاهد به مراجع قضايي خوانده ميشوند. با توجه به افزايش روز افزون آمار شكايات پزشكي بديهي است پرستاران و مسئولان پرستاري با آگاهي از علل شكايت و عوامل موثر در بروز خطاها ميتوانند گامهايي در جهت كاهش بردارند
سازمان نظام پرستاری
مقیاس کمایی گلاسکو، ابزاری است برای بررسی پاسخ های بیمار نسبت به محرک ها.
نمرات دامنه ای از اعداد 3(کمای عمیق) تا 15(طبیعی) را در بر می گیرند. در این مقیاس 3 معیار اصلی وجود دارد، که عبارتند از: واکش باز کردن چشم ها، بهترین پاسخ کلامی، و بهترین پاسخ حرکتی به فرامین کلامی و محرک های دردناک.این مقیاس به ویژه برای پایش تغییرات ایجاد شده بعد از آسیب دیدگی های سر و غیره مفید واقع شود، اما نمی تواند جایگزین بررسی جامع و کامل وضعیت عصبی شود.
درواکنش باز کردن به چشم ها می تواند خود بخودی باشد، که نمره ی 4 می گیرد، اگر نسبت به صدا واکنش نشان داد نمره 3، اگر به درد واکنش نشان داد نمره 2، و در صورت عدم واکنش نمره1.
اگر از روی آگاهی، بهترین پاسخ کلامی را داد نمره ی 5، در حالت گیجی نمره ی 4، در صورت استفاده از لغات نا مناسب، نمره ی 3، صوت های غیر قابل درک نمره ی 2، و به عدم پاسخ نمره ی 1 را می دهیم.
بهترین پاسخ حرکتی: اگر بیمار از دستور اطاعت کرد نمره ی 6، اگر با یک تحریک (درد زا) محل درد را تعیین کرد نمره ی 5، اگر خودش را عقب کشید نمره ی 4، اگر خودش را خم کرد نمره ی 3، و اگر باز کرد نمره ی 2، و اگر نسبت به محرک های درد ناک پاسخی نشان نداد نمره ی 1 را می گیرد.
اگر مجموع نمرات، زیر 7 باشد فرد به کما رفته است. و هر چقدر نمره کمتر باشد، کما عمیق تر است.
در فرم تعیین امتیاز اندازه گیری مردمک ها، تعیین ضربان قلب، تعیین فشار خون، تقارن چشم ها باهم، درجه حرارت و ... هست که باید به آنها هم توجه داشت.

باید توجه داده شود که هر چه میزان GCS پایین تر بیاید، نیاز به عمل جراحی افزایش می یابد.
این مقیاس برای کودکان زیر ۳۶ ماه استفاده نمی شود و از مقیاس PGCS استفاده می شود. در این مقیاس در قسمت کلامی دارای تفاوت تشخیصی برای نمره دهی است. و این تفاوت بخاطر عدم توانایی کودک زیر ۳۶ ماه و عدم تسلط وی در صحبت کردن است و بیشتر تمرکز در این ناحیه بر روی خندیدن و گریه کردن نوزاد و نیز توجه به تحریکات محیطی است.
منبع: پرستاری داخلی جراحی برونر- سودارث 2010ترجمه ی زهرا مشتاق انتشارات جامعه نگر 1389

پرستاری مراقبت ویژه یک تخصصی درون پرستاری است که بطور تخصصی به تهدید ها ومشکلات بیماران پاسخ می دهد. تخصص پرستاری ویژه، یک تخصص و یک مدرک است که بطور واقع به بیماران بحرانی و حانواده هایش نظارت دارند.
بیماران بحرانی به بیمارانی گفته می شود زندگی های آنها تحت تاثیر قرار می گیرد. وضعیت بیماری آنها بسیار غیر پایدار است و بسیار پیچیده است، بنابراین باید مراقبت بطور حرفه ای برای آها انجام شود.
بر اساس آماری که در سال 2004 از موسسه ی سرویس های بهداشتی و خدماتی آمریکا بدست آمده است، 503124 پرستار ویژه در آمریکا وجود دارد. پرستاران مراقبت ویژه بطور کل 37% کل تعداد پرستاران شاغل در سیستم بیمارستانی را بخود اختصاص دادند.
بر اساس آماری که ثبت شده است، 56.2% از همه ی پرستارانی که در بیمارستان ها بکار مشغول هستند و در بخش های مراقبت ویژه مشغول هستند در واخد های ICU، PICU، NICU، CCU، آزمایشگاه های کاتتر های قلبی، بخش های تله متری، بخش های اورژانس، و اتاق ریکاوری مشغولند. اضافه بر آن، کار پرستاران مراقبت ویژه در مراقبت سلامت در منزل، مدیریت سازمان ها و ارگان های مراقبتی و بهداشتی، پرستاری مدرسه، مراکز جراحی سر پایی و کلینیک ها نبز می باشد.
پرستاران مراقبت ویژه در ارزیابی مسایل بیماران، درمان های بحرانی بیماران، تدابیر پرستاری و مراقبت های پرستاری برای بیماران می پردازد. پرستاران مراقبت ویژه، محیطی را برای بیمار و خانواده ی بیمار فراهم می کند که بهبودی و مراقبت بیمار به بهترین وجه صورت گیرد و این کار و تنها با استفاده از دانش و تخصص این افراد تحصیل کرده و توانمند امکان پذیر است.
در این نقش، پرستار مراقبت ویژه باید:
• حمایت از بیمار
• مداخله، زمانی که برای بیمار مفید است صورت گیرد
• احترام به ارزش ها و عقاید های بیمار
• آموزش بیمار و حمایت از بیمار برای تصمیم گیری مناسب
• حمایت از تصمیم گیری های بیمار و انتقال آن در طی مراقبت پرستاری
• درمان بمیارانی که توانایی صحبت ندارند و باید برای این بیماران سریع ترینئ اقدامات صورت گیرد.
• نظارت بر کیفیت زندگی بیماران
تخصص پرستار ویژه بسیار گسترده است. این پرستار نقش های بسیاری را از جمله، پزشکان، مربی های پرستاری، محققین پرستاری، مدیریت پرستاری را می تواند بر عهده بگیرد. پرستار ویژه برای بیمارانی که نسبت به قبل حالشان بدتر شده است می باشد. مدیریت مراقبت در زمان بحرانی از دیگر نقش های پرستار ویژه است. در پرستاری ویژه دو نوع تخصص CNS و ACNP وجود دارد. CNS یک تخصص است که کارش مراقبت ویژه در موارد خاص است وکار آنها، تشخیص، تدبیر، مدیریت مشکلات بحرانی و بحران مراقبت بیمار و خانواده هایشان هست. آنها بطور مستقیم به روی ارزیابی ، تشخیص، برنامه ریزی، تجویز دارو و درمان های غیر دارویی می پردازند. ACNP یک تخصص دیگر در این فیلد می باشد که به تصمیم گیری بالینی در مراقبت های پیشرفته می پردازد.
بدلیل وجود بیمار های بسیار زیاد و صدمات بسیار زیاد در بیماران به مفهوم پرستاری ویژه دست پیدا کردیم. برای اینکه مراقبت برای بیمار بطور مناسب صورت گیرد باید دانش و مهارت تخصص یافته ای وجود داشته باشد.
پرستاری مراقبت های ویژه در آینده به پرستاری و مراقبت در منزل برای بیماران سخت بجای اینکه در بیمارستان مراقبت شوند با پیشرفت علم وارد می شود.


نتایج پایان نامه کارشناسی ارشد پرستاری نشان داد که میزان اختلال در سلامت روان پرستاران نسبت به جمعیت عمومی بالاتر است.
فتانه عبدی ماسوله دانش آموخته کارشناسی ارشد پرستاری دانشکده پرستاری دانشگاه علوم پزشکی بقیه الله(عج) برای اخذ درجه کارشناسی ارشد "رابطه فرسودگی شغلی با سلامت روان پرستاران بیمارستان های آموزشی دانشگاه علوم پزشکی تهران را بررسی کرده است.
نتایج تحقیق وی حاکی از وجود ارتباط قوی بین سلامت روان و فرسودگی شغلی است.
با توجه به یافته های تحقیقات موجود در مورد نقش عوامل سازمانی و عوامل مربوط به محیط کار در ایجاد فرسودگی شغلی ایجاد اختلال در سلامت روان، به نظر می رسد انجام مداخلات سازمانی مانند ترغیب کار گروهی، شرکت دادن پرسنل در تصمیم گیری ها، حمایت های شغلی، کاهش تعارضات و ابهام های شغلی و افزایش کنترل بر رخدادهای شغلی، همچنین مداخلات روان شناختی برای کاهش استرس های شغلی و افزایش سازگاری در محیط کار از طریق آموزش مهارت های تطابقی در سطح فردی و گروهی ضروری به نظر می رسد.
بر اساس این گزارش، فرسودگی شغلی یکی از عوامل اساسی در کاهش کارآیی، از دست رفتن نیروی انسانی و ایجاد عوارض جسمی و روانی خصوصاً در حرفه های خدمات انسانی است.
با توجه به نقش پرستاران در سیستم بهداشتی و درمانی و لزوم انگیزه کاری بالای آنها برای ایجاد امنیت شغلی برای این قشر عظیم و مراجعان آن این پژوهش انجام و نتایج فوق حاصل شد.
بررسی پرستاران شاغل در بخش های ویژه (CCU-ICU -دیالیز) بیمارستان های آموزشی دانشگاه علوم پزشکی مشهد که در نوبت های مختلف کاری (چرخشی – ثابت) کار می کردند نشان داد که میانگین کورتیزول و آلدسترون در افراد نوبت کار چرخشی بالاست.
سیدموسی مهدی زاده، عضو هیئت علمی دانشکده پرستاری مامایی مشهد اظهار کرد: همچنین یافته های این بررسی بیانگر آن است، افرادی که تعداد شیفت شب بیشتری در برنامه کاری خود داشته اند و کسانی که ساعات خواب کمتر از 2ساعت در طی شب کاری داشته اند و افرادی که در تنظیم برنامه کاری خود مشارکت نداشته اند و پرسنل شاغل در بخش های ICU ،با تغییرات هورمونی بیشتری مواجه بوده اند.
وی ادامه داد: به دنبال تغییر در سطوح هورمونی، ریسک ابتلا به مشکلات متعدد جسمی روانی و اجتماعی در این افراد افزایش می یابد که تهدیدی برای سلامتی حافظان عرصه سلامت و بهداشت جامعه است.
عضو هیئت علمی دانشکده پرستاری مامایی مشهد افزود: از این رو استفاده از ابزارها و مکانیسم های مناسب برای کنترل و کاهش این عوارض ناخوشایند ضروری است.
مهدی زاده گفت: بنا بر ضرورت سیستم های مختلف اجتماعی، اقتصادی وخدماتی ناگزیرند از نیروها و پرسنل خود به صورت نوبت کاری استفاده کنند که سیستم پرستاری نیز از این قاعده مستثنی نیست و پرسنل پرستاری مجبورند به صورت نوبتی و شیفتی خدمت ارائه کنند.
وی ادامه داد: کار کردن به صورت نوبتی و چرخشی ریتم های بیولوژیک را مختل می کند که این خود سبب اختلال در فیزیولوژی بدن شده و فرد را مستعد ابتلا به مشکلات مختلف جسمی، روانی و اجتماعی می کند از جمله این مشکلات می توان به بیماری های قلبی عروقی،گوارشی، متابولیکی و اختلالات خواب اشاره کرد.
سازمان نظام پرستاری

مرکز دانشجویی فرهنگی وزارت بهداشت با اعلام نام های روزهای هفته خوابگاه ها، برنامه این هفته را برای دانشجویان علوم پزشکی ساکن خوابگاه اعلام کرد.
هفته خوابگاه های دانشگاههای علوم پزشکی همچون هر سال از 22 تا 28 اردیبهشت ماه برگزار می شود.
روز اول این هفته با عنوان خوابگاه و امور فرهنگی، روز دوم خوابگاه و مدیریت بهتر، روز سوم خوابگاه و دانشجو، روز چهارم خوابگاه و مشاوره دانشجویی، روز پنجم خوابگاه و ورزش، روز ششم خوابگاه و شهر و روز هفتم خوابگاه و بهداشت فردی نامگذاری شده است.
در هفته خوابگاه های دانشجویی، کارشناسان و مسئولان ستادی از خوابگاه های تعدادی از دانشگاه ها بازدید به عمل خواهند آورد.

احتراماً، آدرس لينكي كه در زير براي شما ارسال ميگردد سايت بسيار مفيدي است كه جهت كمك به پژوهشگران در دستيابي به منابع تحقيقاتي و رفع نیازهای پژوهشی آنها طراحي شده است و داراي بخشهاي محتلف بوده و ميتواند در زمينههاي دلخواه به پژوهشگران كمك نمايد. همكاران محترم براي ورود به اين سايت ميتوانند به آدرس http://www.gigapaper.net مراجعه نمايند. اميدوارم كه معرفي اين وبسايت در كمك به همكاران محترم مفيد باشد.
با تشكر دكتر محمدرضا عسگري

کارمندانی که ساعت های کاری متفاوت داشته و در نتیجه مجبور به خوابیدن در طول روز هستند،در معرض ابتلا به دیابت نوع 2 و چاقی قرار دارند.
آزمایشات نشان داده است که در این حالت قند خون به مقدار قابل توجهی افزایش می یابد که این امر در اثر کاهش تولید انسولین که هورمون کنترل کننده قند خون است، اتفاق افتاده و علائم اولیه دیابت حتی در عرض چند هفته در این افراد دیده می شود. همچنین افزایش وزنی در حدود 5.67 کیلوگرم طی یک سال در افرادی که شب نمی خوابند، دیده شد.بر این اساس در میان افراد مستعد به دیابت، کارمندانی که به دلیل شیفت کاری خود مجبور به بیدار ماندن در شب و استراحت در طول روز هستند، بیشتر به دیابت مبتلا خواهند شد.

قابل توجه محققین محترم؛ شماره ۱۷ نسخه ۱ از نشریه علمی-پژوهشی انگلیسی زبان تروما منتشر شد و در سایت نشریه به آدرس زیر قابل مشاهده و در دسترس محققین گرامی می باشد: